Šta je parodontopatija (parodontoza)?
Parodontopatija (parodontoza) jeste oboljenje koje zahvata sve delove parodoncijuma (potpornog aparata zuba), tkiva u koje su usađeni zubi i koje učvršćuje zube u vilici.
Potporni aparat zuba čine:
1) gingiva – desni;
2) alveolarna kost – koštana čašica u kojoj se nalazi zub;
3) periodontalna vlakna, koja spajaju zub s viličnom kosti;
4) cement korena zuba.
Bolest je destruktivne prirode i vodi ka postepenom, ali progresivnom oboljenju, te konačnom gubitku jednog ili više zuba. Ispitivanja su pokazala da se oko 50% zuba izvadi zbog parodontopatije, a ne zbog karijesa.
Koji su klinički simptomi parodontopatije?
Tokom parodontopatije pojavljuju se sledeći klinički simptomi:
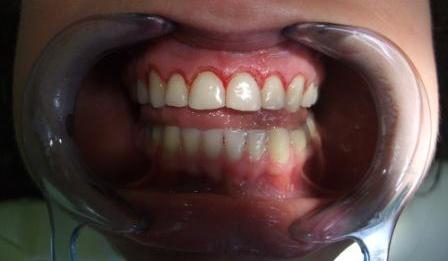
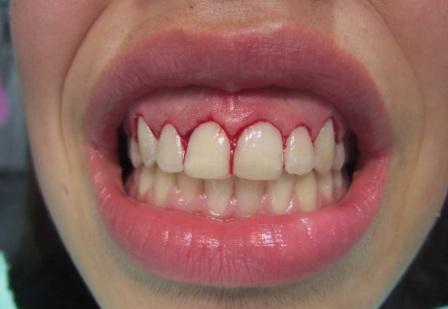
1) inflamacija gingive tj. zapaljenje desni – krvarenje desni; 2) povlačenje desni; 3) parodontalni džepovi; 4) gnojni sadržaj u parodontalnim džepovima; 5) labavljenje zuba ili klaćenje; 6) patološka migracija zuba – promena položaja zuba, pomeranje zuba na drugo mesto.
Šta je parodontalni džep?
Parodontalni džep (PDP) predstavlja prostor između desni i zuba, gde se skupljaju naslage prepune bakterija – dentalni plak, koje deluju svojim toksinima, dovodeći do upale mekog zida džepa tj. desni, te do razaranja koštane čašice u koju je usađen zub. Tokom procesa parodontopatije bolova nema, a simptomi su neznatni, osim kad se pojave komplikacije.
Prvi znaci parodontopatije – parodontoze
Prvi znaci parodontopatije – parodontoze – jesu subjektivne tegobe koje pacijent oseća:
1) krvarenje iz desni – koje se najpre javlja samo na provokaciju (pri pranju zuba, pri odgrizanju ili žvakanju čvrste hrane), a kasnije i na minimalan nadražaj;
2) osećaj trnjenja ili pečenja u desnima;
3) osećaj prisustva stranog tela u ustima;
4) osetljivost zuba na hladno, da bi se kod uznapredovalih stadijuma bolesti javio i bol pri žvakanju, klaćenje zuba, razmicanje, naginjanje i na kraju ispadanje zuba.
Uzroci nastanka parodontopatije (parodontoze)
Uzroci ili faktori koji dovode do nastanka parodontopatije (parodontoze) mnogobrojni su, a dele se na lokalne i opšte.
Lokalni faktori su:
1) dentalni plak – meke naslage;
2) zubni kamenac – čvrste naslage;
3) loše navike (žvakanje hrane samo na jednoj strani, disanje na usta, korišćenje prevashodno meke hrane);
4) karijes zuba, mehaničke ili hemijske povrede desni;
5) pogrešno izvedeni stomatološki radovi;
6) ortodontske nepravilnosti.
Opšti faktori su oni koji smanjuju otpornost organizma i parodoncijuma, a ubrzavaju delovanje dentalnog plaka – mekih naslaga na zubima. Nisu u stanju da izazovu parodontopatiju, ali mogu da omoguće njen lakši i brži napredak.
Ovde spadaju:
1) oboljenja krvi (npr. leukemije);
2) endokrini poremećaji – naročito oni izazvani delovanjem polnih hormona (doba puberteta, trudnoće) i izazvani delovanjem hormona pankreasa (šećerna bolest);
3) toksične materije (olovo, živa, bizmut, arsen);
4) upotreba određenih lekova (kortikosteroidi, inhalatorni lekovi kod lečenja astme i hronične opstruktivne bolesti pluća, antihipertenzivni lekovi itd.);
5. nasledni faktori (nasleđuje se samo sklonost ka parodontopatiji);
6) starost.
Kako se leči parodontopatija – parodontoza?
Zahvaljujući naučnim i kliničkim istraživanjima, kao i postojanjem velikog broja mogućnosti lečenja, parodontopatija (parodontoza) se u lakšim slučajevima može izlečiti, dok se u razvijenijim stadijumima može zalečiti, te sprečiti njen dalji razarajući tok.
U našoj poliklinici parodontolog detaljno pregleda svakog pacijenta, pošto su ponekad simptomi vrlo zanemarljivi, te ni sam pacijent ne zna da je bolest već počela. Ako je parodontopatija već prisutna, primenjuje se terapija koja zavisi od stadijuma razvoja bolesti. Početni stadijum karakteriše stvaranje džepova, pa je dovoljno ukloniti zubni kamenac, mehanički obraditi džepove i isprati ih rastvorom antiseptika, te smiriti upalu, posle čega se smanjuje otok desni i dubina džepova.
Međutim, kada su defekti vilične kosti veći, nekad do te mere da su zubi rasklimani, radi se hirurška intervencija, prilikom koje se čiste defekti u kosti i uklanja bolesno tkivo. Da bi se potpomoglo stvaranje nove kosti, koriste se različite zamene za kost, tzv. veštačke kosti (Bio-Oss – Geistlich), membrane (Bio-Gide – Geistlich) i faktori rasta, koji omogućavaju obnavljanje razorenog tkiva, te učvršćivanje rasklimanih zuba.
Koliko je uspešno lečenje parodontopatije?
U našoj poliklinici ostvarujemo veliki uspeh u lečenju parodontopatije, a zbog ostvarene saradnje s pacijentima, zadovoljstvo je najčešće obostrano. Naročito su zadovoljni pacijenti koji nam dođu u kasnijim stadijumima bolesti, kada im je zbog klaćenja zuba drugi lekar predložio vađenje i stavljanje totalnih proteza. Nakon terapije sprovedene u Stomatološkoj poliklinici „Dentaland”, oni najčešće uspevaju da zadrže svoje, učvršćene zube, koji uspešno obavljaju i funkcionalnu i estetsku ulogu.
Preventivne mere koje treba preduzeti kako ne bi došlo do razvoja parodontopatije
Preventiva je najbolji način da se spreči nastajanje bolesti, tako da joj u našoj poliklinici posvećujemo puno pažnje. Preventivne mere koje treba preduzeti u borbi protiv parodontopatije obuhvataju:
1) razgovor s pacijentom i obuku u cilju pravilnog održavanja higijene usta i zuba. To podrazumeva pranje zuba pravilnom tehnikom, posle svakog jela, a najmanje 3 puta dnevno u trajanju od 3 do 5 minuta, uz korišćenje četkice i paste za zube, kao i pomoćnih sredstava za higijenu zuba (interdentalnog konca i interdentalne četkice).
2) pravilnu ishranu: konzumiranje svežeg voća, povrća i abrazivne, čvrste hrane;
3) redovne kontrole (svakih 6 meseci ili češće), prilikom kojih se uklanja zubni kamenac, koji se normalno stvara u ustima, kao i meke naslage sa zuba, a kontroliše se i stanje gingive i zuba.
4) veoma je bitno da se svi karijesni zubi izleče. Sve neadekvatne protetske nadoknade (krunice, mostovi, proteze) i plombe, koje mehanički iritiraju desni, treba ukloniti i zameniti ih adekvatnijim.
Ako je parodontopatija već prisutna, primenjuje se terapija koja zavisi od stadijuma razvoja bolesti.
U Stomatološkoj poliklinici „Dentaland” pacijentima objašnjavamo da svaki, pa i najmanji simptom koji primete na desnima, ne smeju da zanemare, a pogotovo krvarenje iz desni. Iz preventivnih razloga savetujemo im da nam se čim primete prve simptome jave na pregled, kao i da redovno dolaze na kontrole.
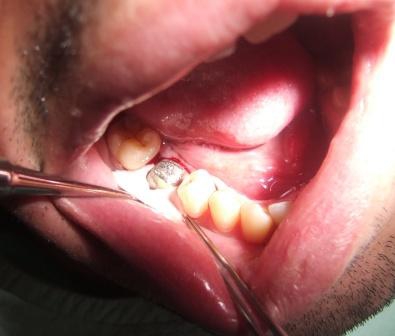
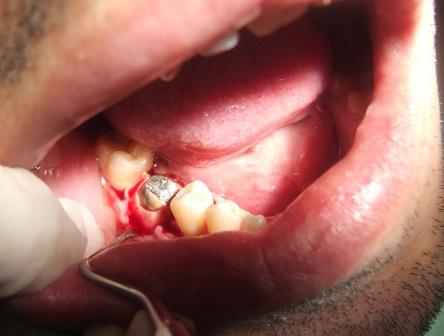
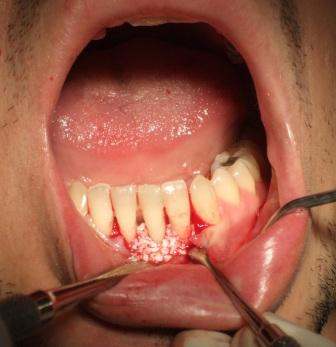
GALERIJA SLUČAJEVA
I ESTETSKA PARODONTOLOGIJA-GINGIVEKTOMIJA
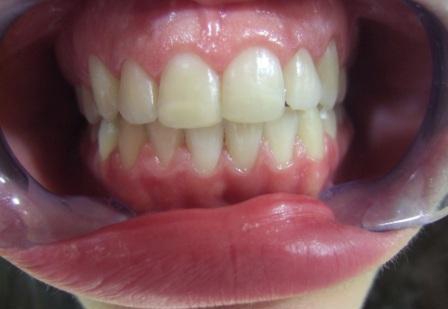
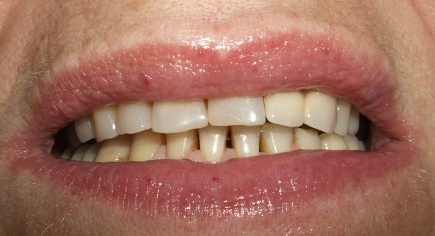
Slika 1: Izgled gingive ( desni) pre i šest meseci posle urađene gingivektomije
Slika 1: Početno stanje; Slika 2: Neposredno nakon urađene gingivektomije; Slika 3: tri nedelje posle gingivektomije
Slika 1: Početno stanje gingive (desni); Slika 2: Izgled gingive (desni) nakon urađene gingivektomije
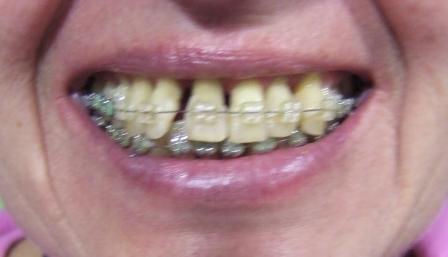
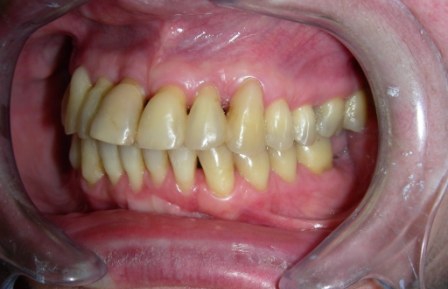
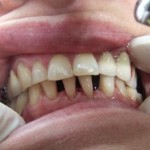
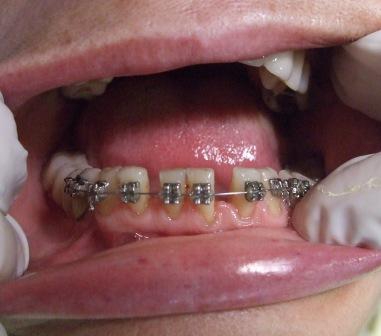
II USPEŠNO LEČENJE TERMINALNE PARODONTOPATIJE (PARODONTOZE)
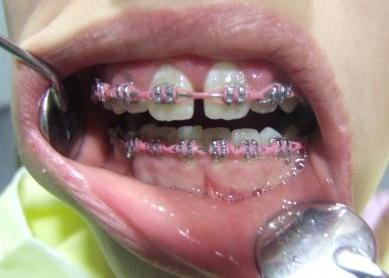
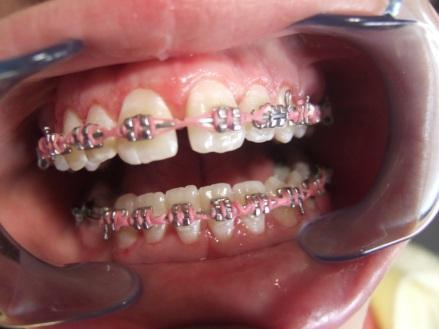
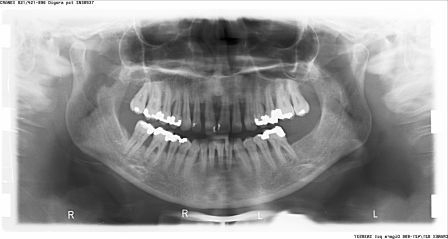
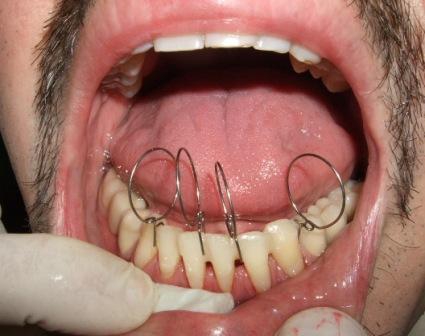
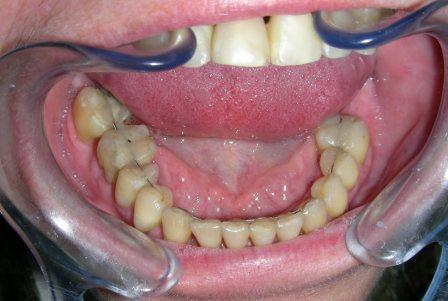
Slika 1: Početno stanje – terminalni stadijum parodontopatije. (2006. godine); Slika 2:Uradjena je parodontološka terapija,(ugradnja veštačke kosti) i ortodontska terapija ( postavljen je fiskni ortodontski aparat); Slika 3: Nakon četiri godine,stanje je stabilno. Pacijentkinja ima sve svoje zube.
Slika 1: Početno stanje – terminalna parodontopatija donjih frontalnih zuba; Slika 2: Nakon parodontološke terapije, urađena je ortodontska terapij (postavljen je fiksni ortodontski apparat); Slika 3: Posle završene terapije – zubi su se učvrstlii i stanje je stabilno.
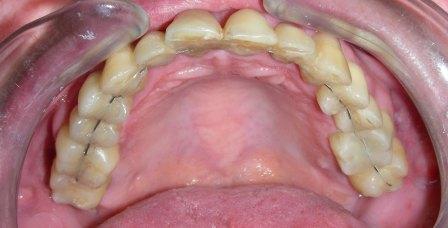
Slika 1: Kod terminalnog stadijuma parodontopatije, ponekad se postavljaju splintovi; Slika 2: DENTAFLEX SPLINT u gornjoj vilici; Slika 3: DENTAFLEX SPLINT u donjaj vilici.
III PARODONTALNA HIRURGIJA
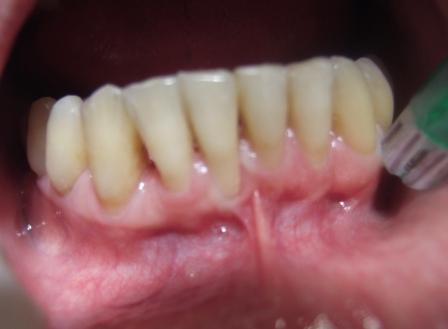
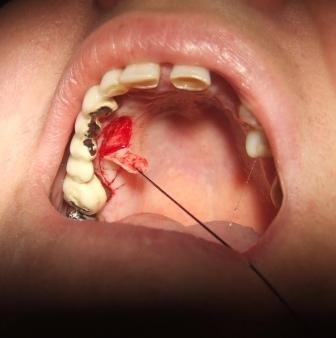
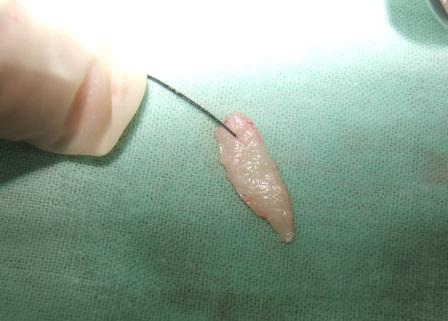
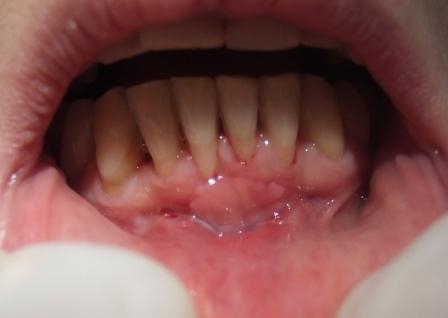
Slika 1: Uzana pripojna gingiva dovela je do povlačenja desni; Slika 2: Uzimanje transplantata sa nepca; Slika 3. Transplantat epitela sa nepca; Slika 4: Mesec dana nakon intervencije. Sprečeno je dalje povlačenje gingive (desni).
Vođena regeneracija tkiva sa primenom kolagene membrane.Slika 1: Postavljanje kolagene membrane; Slika 2: Postavljena kolagena membrana.
Ugradnja veštačke kosti.Slika1: postavljanje veštačke kosti; Slika 2: Bio-Oss – veštačka kost